Рак мочевого пузыря
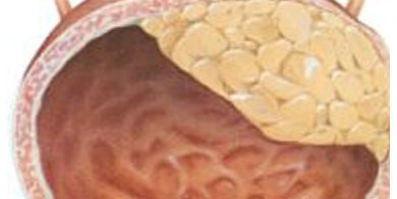
Рак мочевого пузыря (РМП) -
достаточно частая патология. РМП встречается примерно в 2-5% всех
новообразований. В структуре онкологической заболеваемости РМП занимает
11-е место; его частота достигает ориентировочно 10-15 случаев на 100
000 человек в год. В США и Европе встречаемость РМП в 2-3 раза превышает
среднемировые показатели.
Мужчины болеют в 2,5-6 раз чаще женщин. Характерно
нарастание заболеваемости с возрастом. Опухоли мочевого пузыря почти не
выявляются у людей моложе 35 лет. Однако после 65 лет вероятность
возникновения резко увеличивается.
Среди заболевших РМП летальный исход, связанный с
основным диагнозом, отмечается у 20-25% пациентов.
В основном РМП (> 90%) проявляется морфологически в
виде так называемых переходноклеточных карцином. Плоскоклеточные раки
составляют примерно 5% от общего числа опухолей мочевого пузыря.
Новообразования мочевого пузыря, кроме опухолей эпителиального
происхождения, могут иногда проявляться в виде сарком, меланом, лимфом и
т.д.
В большинстве случаев (в 70-80%) переходноклеточные
РМП диагностируются на неинвазивных стадиях. Примерно 30-85%
"поверхностных" раков рецидивируют после проведённого лечения, причём
10-30% подобных поверхностных малигнизаций впоследствии прогрессируют в
инвазивные и метастатические карциномы. Остальные 20-30% РМП
характеризуются инфильтративным ростом уже на стадии выявления
заболевания.
В настоящее время наибольшее распространение получила химическая теория происхождения опухолей мочевого пузыря. Во второй половине XIX в. было обращено внимание на частое возникновение новообразований мочевого пузыря у рабочих, занятых в производстве анилиновых красителей. В даль нейшем было установлено, что не сами канцерогенные ароматические амины ф-нафтиламин, бензидин), а их конечные метаболиты (вещества типа ортоаминофенолов) вызывают образование опухолей мочевого пузыря. Затем выяснилось, что большим сходством с дериватами ароматических аминов обладают некоторые вещества, являющиеся продуктами обмена вещества в человеческом организме, главным образом метаболиты типа ортоаминофенолов (скатол, индол и т.п.), обладающие канцерогенными свойствами. Указанные эндогенные канцерогенные ортоаминофенолы постоянно находятся в моче здоровых людей. В связи с этим важное патогенетическое значение приобретает застой мочи в пузыре. Опухоли мочевого пузыря у детей носят мезенхимальный характер. При морфологическом исследовании их обнаруживается рабдомиосаркома, леймиосаркома, миксосаркома. Крайне редко выявляются миомы, дермоиды, ангиомы, фиброэпителиомы. Саркомы отличаются выраженной злокачественностью.
Факторы риска
1) Внешние факторы риска
Выявлены основные внешние факторы риска развития РМП.
а) Производственные вредности
РМП является одним из первых онкологических
заболеваний, для которых была надёжно продемонстрирована взаимосвязь с
работой на вредном производстве. Увеличенный риск РМП обнаруживается у
работников резиновой и текстильной промышленностей. Считается, что
наиболее значимым звеном в патогенезе "профессионального" РМП является
контакт с канцерогенами из группы ариламинов.
б) Курение
На фоне уменьшения производственной ариламиновой
нагрузки, фактический контакт с этими канцерогенами остаётся высоким,
так как ариламины входят в состав табачного дыма.
в) Хроническое воспаление
г) Ятрогенные воздействия
В частности, установка постоянных катетеров,
приводящая к хроническому раздражению и воспалению уротелия,
способствует образованию плоскоклеточных карцином мочевого пузыря.
Другим известным ятрогенным фактором риска является терапия
цитостатическими препаратами из группы циклофосфамидов.
2) Генетические факторы риска
Наследственные раковые синдромы. В настоящее время
установлено, что в ряде случаев РМП обусловлен воздействием
канцерогенов, которые повреждают ДНК клеток уротелия и инициируют
опухолевый рост.
а) Молекулярная патология
Общая картина генетических нарушений в
новообразованиях мочевого пузыря изучена неплохо, однако, обращает на
себя внимание тот факт, что большинство из наблюдаемых при РМП генных
аномалий характерны и для опухолей других локализаций.
От молекулярной к клинической онкологии
Попытки использования знаний, накопленных в ходе
изучения молекулярного патогенеза опухолей мочевого пузыря,
осуществляются по 4 основным направлениям:
- улучшение эффективности ранней диагностики РМП;
- разработка методов, позволяющих предсказывать склонность
поверхностных РМП к последующей прогрессии, т.е. инвазии и
метастазированию;
- оптимизация процедур мониторинга излеченного РМП с акцентом на
раннюю диагностику рецидива;
- применение новых терапевтических препаратов, позволяющих
специфическим образом ингибировать продукты РМП-ассоциированных
онкогенов.
Классификация рака мочевого пузыря
Новообразования мочевого пузыря в большинстве
представлены переходноклеточным раком. Тем не менее, для предотвращения
диагностических ошибок нельзя забывать о том, что переходноклеточный рак
также является доминирующей формой опухоли для других отделов
мочевыводящего тракта, выстланных уротелием - почечных лоханок,
мочеточников и проксимальных двух третей уретры.
В свою очередь в мочевом пузыре, помимо
переходноклеточной карциномы, могут наблюдаться опухоли иного,
чрезвычайно разнообразного строения и гистогенеза - плоскоклеточный рак
(7-9%), аденокарцинома (2%), недифференцированный рак (менее 1%),
карциносаркома, меланома, лимфома.
Согласно гистологической классификации ВОЗ принято
выделять следующие опухоли мочевого пузыря.
Классификация ВОЗ:
Эпителиальные опухоли:
- Переходно-клеточная папиллома;
- Переходно-клеточная папиллома, инвертированный тип;
- Плоскоклеточная папиллома;
- Переходно-клеточный рак;
- Варианты переходно-клеточного рака (с плоскоклеточной, с железистой,
с плоскоклеточной и железистой метаплазией);
- Плоскоклеточный рак;
- Аденокарцинома;
- Недифференцированный рак.
Неэпителиальные опухоли:
- Доброкачественные;
- Злокачественные (рабдомиосаркома, другие новообразования).
Смешанная группа опухолей:
- Феохромоцитома;
- Лимфомы;
- Карциносаркомы;
- Злокачественная меланома;
- Другие новообразования.
Метастатические опухоли и вторичные
распространения:
Неклассифицируемые опухоли.
Неопухолевые изменения эпителия.
- Сосочковый (полипоидный) "цистит";
- Гнезда Брунна;
- Железистая метаплазия;
- "Нефрогенная аденома";
- Плоскоклеточная метаплазия.
Опухолевые поражения:
- Фолликулярный цистит;
- Малакоплакия;
- Амилоидоз;
- Фиброзный (фиброэпителиальный) полип;
- Эндометриоз;
- Гамартомы;
- Кисты.
Большинство опухолей мочевого пузыря имеют
эпителиальное происхождение. Они возникают из переходного эпителия
(уротелия), выстилающего внутреннюю поверхность мочевого пузыря. Опухоли
неэпителиального происхождения, в том числе и злокачественные,
встречаются значительно реже.
Для оценки степени прорастания опухолью стенки
мочевого пузыря, поражения регионарных лимфатических узлов и наличия
отдаленных метастазов наиболее совершенной является клиническая
классификация рака мочевого пузыря по системе TNM.
TNM клиническая классификация
Т-Первичная опухоль
ТХ Недостаточно данных для оценки первичной опухоли
Т0
Первичная опухоль не определяется
Та Неинвазивная папиллярная
карцинома
Тis Преинвазивная карцинома (Carcinoma in situ) ("плоская
опухоль")
Т1 Опухоль распространяется на субэпителиальную
соединительную ткань
Т2 Опухоль распространяется на мышцы
Т2а
Опухоль распространяется на поверхностную мышцу (внутренняя половина)
Т2b
Опухоль распространяется на глубокую мышцу (наружная половина)
Т3
Опухоль распространяется на околопузырные ткани
Т3а Микроскопическая
Т3b
Макроскопическая (экстрапузырная масса)
Т4 Опухоль распространяется
на любую из следующих структур: предстательную железу, матку, влагалище,
стенку таза, брюшную стенку
Т4а Опухоль распространяется на
предстательную железу или матку, или влагалище
Т4b Опухоль
распространяется на стенку таза или брюшную стенку
N-Регионарные лимфатические узлы
NX Недостаточно данных для оценки состояния
регионарных лимфатических узлов
N0 Нет признаков поражения
метастазами регионарных лимфатических узлов
N1 Имеются метастазы в
одном или нескольких лимфатических узлах до 2 см в наибольшем измерении
N2
Имеются метастазы в одном или нескольких лимфатических узлах до 5 см в
наибольшем измерении
N3 Имеются метастазы в лимфатических узлах более
5 см в наибольшем измерении
М-Отдаленные метастазы
МХ Недостаточно данных для определения отдаленных
метастазов
М0 Нет признаков отдаленных метастазов
М1 Имеются
отдаленные метастазы
pTNM патологоанатомическая классификация
pT, pN и pM категории соответствуют Т, N и М
категориям
G Гистопатологическая дифференцировка
GX Степень
дифференцировки не может быть установлена
G1 Высокая степень
дифференцировки
G2 Средняя степень дифференцировки
G3 Низкая
степень дифференцировки или недифференцированные опухоли
Симптомы и клиническое течение
Симптоматика опухолей мочевого пузыря складывается в основном из гематурии и дизурии.
Гематурия — более ранний признак, чем дизурия, так как кровотечение может возникнуть вследствие травматизации ворсин неинфильтрирующей опухоли (папилломы) при сокращении мочевого пузыря.
При опухолях мочевого пузыря гематурия бывает тотальной, если опухоль кровоточит постоянно, или терминальной, если кровотечение возникает только при сокращении мочевого пузыря. Реже наблюдается микроскопическая гематурия (эритроцитурия). Длительность и частота кровотечения при опухолях мочевого пузыря колеблются в широких пределах. Иногда гематурия бывает кратковременной, повторяется с многомесячными и даже многолетними интервалами. В ряде случаев она длится несколько дней и даже несколько недель подряд и повторяется часто. При запущенных распадающихся опухолях мочевого пузыря гематурия обычно имеет постоянный характер.
Интенсивность макрогематурии бывает различной: от едва заметной розовой окраски до насыщенного красного или алого цвета мочи с наличием в ней кровяных сгустков разной величины и формы. В отдельных случаях интенсивность кровотечения из опухоли мочевого пузыря настолько велика, что пузырь заполняется большим количеством сгустков, затрудняющих мочеиспускание или даже вызывающих острую пблную задержку его (тампонада мочевого пузыря сгустками крови). Помимо гематурии, могут отмечаться и другие патологические изменения мочи.
Затрудненный отток мочи из мочевого пузыря и верхних мочевых путей, распад опухоли и изъязвление пузырной стенки способствуют присоединению инфекции и возникновению цистита и пиелонефрита. При этом моча становится гнойной. При распадающихся опухолях пузыря гнойная моча приобретает щелочную реакцию, зловонный аммиачный запах, в осадке появляются соли — фосфаты. Мочеиспускание при инфильтрирующем росте опухоли болезненное, особенно к концу акта, учащенное, с императивными позывами. Иногда инфильтрирующие опухоли мочевого пузыря сопровождаются болями постоянного характера, не связанными с мочеиспусканием или усиливающимися при нем. Иррадиация болей в промежность, половые органы, крестец, ягодичную область, бедро свидетельствует о прорастании нервных узлов или ветвей.
Инвазия опухоли мочевого пузыря в близлежащие ткани и их последующий некроз могут привести к образованию пузырно-влагалищных или пузырно-прямокишечных свищей с соответствующей клинической симптоматикой.
Инфильтрующий рост опухоли может вызвать сдавление устья мочеточника, сопровождающееся болями в области почки, развитием гидроуретеронефроза и пиелонефрита. При сдавлении устьев обоих мочеточников к этим явлениям присоединяются признаки почечной недостаточности вплоть до развития уремии.
Клиническая симптоматика опухолей мочевого пузыря у детей прежде всего определяется ее локализацией и особенностями распространения. В отличие от взрослых больных с опухолью мочевого пуузыря у детей ранним и ведущим симптомом является расстройство мочеиспукания; учащение и болезненность или затруднение микции, императивные позывы. При расположении опухоли на длинной ножке в области мочепузырного треугольника наблюдается «закладывание» струи мочи. Гематурия обнаруживается редко — она появляется внезапно и при отсутствии болей. Боли в поясничной области возникают при локализации опухоли в районе расположения устья мочеточников.
Диагностика рака мочевого пузыря
В задачи диагностики новообразования мочевого пузыря входит не только распознавание наличия опухоли, но и определение ее стадии, состояния слизистой оболочки пузыря вокруг опухоли и верхних мочевых путей, наличия или отсутствия метастазов. Все это требует детального исследования не только мочевых органов, но и других органов и систем. На основании полученных данных решают вопрос об операбельности больного, о выборе метода оперативного вмешательства и о соответствующей предоперационной подготовке. Методы диагностики опухолей мочевого пузыря разнообразны.
В определении величины опухоли и ее взаимоотношения с окружающими тканями важное значение имеет бимануальная пальпация области мочевого пузыря. Ее производят одной рукой через переднюю стенку живота над лобком, а другой через прямую кишку у мужчин или влагалище у женщин, в горизонтальном положении больного при опорожненном мочевом пузыре и полном расслаблении мышц, которого достигают с помощью наркоза. При такой пальпации можно определить плотный инфильтрат в области мочевого пузыря, распространение его в ткани малого таза, прямую кишку, предстательную железу, влагалище, матку, кости таза.
Цитологическое исследование осадка мочи играет существенную роль в диагностике опухолей мочевого пузыря. Патогномоничным признаком опухоли мочевого пузыря является присутствие в осадке ее одиночных опухолевых клеток или их комплексов. Признаками рака являются:
- наличие крупных клеток;
- полиморфизм клеток;
- различные размеры клеток;
- изменения ядра.
Большое значение для диагностики имеет обнаружение компактных групп злокачественных клеток или мелких фрагментов раковой ткани, нежели отдельных клеток.
Отрицательные результаты исследования не означают отсутствия опухоли.
Ведущим методом исследования при подозрении на опухоль мочевого пузыря является цистоскопия. Она позволяет обнаружить опухоль, получить представление о локализации, размерах, количестве и внешнем виде опухолей, состоянии слизистой оболочки вокруг опухоли и устьев мочеточников.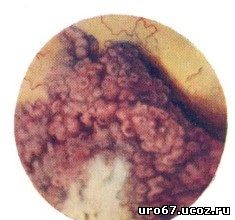
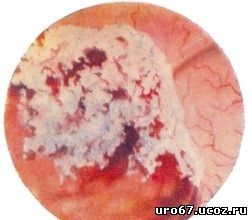
Ворсинчатый рак мочевого пузыря. Над устьем правого мочеточника массивная грубоструктурная опухоль в виде цветной капусты с распадом у верхушки (цистоскопия) Солидный рак мочевого пузыря. Плотная опухоль, занимающая область устья левого мочеточника. На вершине опухоли в виде снежного покрова некротические ткани, инкрустированные солями фосфатов, за которыми видны участки кровоизлияний (цистоскопия)
Эндовезикальная биопсия необходима при определении вида патологического процесса в мочевом пузыре. Однако для установления доброкачественности или злокачественности опухоли этот метод недостаточно точен, так как позволяет получить для исследования лишь поверхностные участки опухоли, ее ворсины, а малигнизация всегда начинается в глубине опухоли, в ее основании и подлежащей ткани.
Рентгенологическое исследование позволяет получить ценные сведения для распознавания опухоли мочевого пузыря, определения ее стадии и оценки состояния верхних путей. При цистографии неинфильтрирующая опухоль мочевого пузыря дает дефект наполнения, но контуры пузыря при этом остаются неизменными и симметричными. Деформация контуров мочевого пузыря (скошенность стенки, изъеденность контуров, приподнятость шейки мочевого пузыря над лобковым симфизом) свидетельствует об инфильтрирующем росте опухоли. При прорастании опухолью паравезикальной клетчатки мочевой пузырь может быть расположен асимметрично по отношению к костям таза, будучи оттеснен опухолевым инфильтратом в ту или другую сторону.
Метод полицистографии, заключающийся в выполнении серии цистограмм на одной пленке при различном наполнении мочевого пузыря раствором рентгеноконтрастного вещества, позволяет судить об эластичности и подвижности стенок мочевого пузыря. При прорастании стенки пузыря опухолью возникает ригидность пораженного участка, препятствующая его расплавлению.
Наиболее ценные сведения о форме, величине, количестве, расположении опухолей мочевого пузыря получают с помощью осадочной цистографии (с бария сульфатом и кислородом). Наиболее демонстративное изображение достигается при папиллярных опухолях, при которых бариевая взвесь в большом количестве оседает на многочисленных длинных ворсинах.
Экскреторная урография дает представление о наличии или отсутствии папиллярной опухоли лоханки и мочеточника, функциональной способности почек, динамике опорожнения и анатомических изменениях почечных лоханок, мочеточников и мочевого пузыря. На поздней нисходящей цистограмме может быть виден дефект наполнения, обусловленный опухолью мочевого пузыря.
При сдавлении интрамурального отдела мочеточника опухолевым инфильтратом с помощью экскреторной урографии определяют снижение функции почек и задержку эвакуации мочи из чашечнолоханочной системы и мочеточника.
Тазовая венография выявляет признаки инвазии опухоли мочевого пузыря в околопузырную клетчатку: одностороннее заполнение тазовых вен, избыточное развитие мелкой венозной сети, смещение сосудистых коллекторов в латеральную сторону, деформацию париетальных вен таза, полулунные дефекты наполнения в них.
Лимфангиоаденография позволяет обнаружить метастазы в паховых, подвздошных, парааортальных и паракавальных лимфатических узлах в виде увеличения размеров узлов, дефектов наполнения или неравномерного скопления в них рентгеноконтрастного вещества. При полном нарушении проходимости лимфатических путей и узлов на том или ином уровне они совершенно не заполняются. Подобная блокада лимфотока может быть выявлена с помощью радиоизотопного лимфосканирования или лимфосцинтиграфии.
Все указанные выше признаки поражения лимфатических узлов, выявляемые при лимфографии, могут быть также обусловлены липоматозными и фиброзно-склеротическими изменениями, которые рентгенологически невозможно отдифференцировать от метастатических. В связи с этим лимфография не является абсолютно достоверным методом определения метастатического поражения лимфатического аппарата.
В настоящее время стали шире применять трансабдоминальную и эндовезикальную эхографию (ультразвуковое сканирование) мочевого пузыря для определения степени инфильтрации опухолью его стенки. Ультразвуковое сканирование мочевого пузыря можно проводить только при наполненном мочевом пузыре. На двухмерных эхограммах получают сагиттальный и горизонтальный срезы мочевого пузыря. По ультразвуковым картинам можно различать три варианта опухолей мочевого пузыря: 1) опухоль, занимающая слизистый и подслизистый слой; ультразвуковая картина стенки пузыря ровная, без утолщений; 2) опухоль, инфильтрирующая мышечный слой пузырной стенки; 3) опухоль, распространяющаяся за пределы пузырной стенки.
Дифференциальная диагностика
В ряде случаев необходима дифференциальная диагностика опухолей мочевого пузыря с патологическими процессами, которые при цистоскопии имеют большое сходство с опухолью, а порой и вовсе не отличимы от нее. К таким процессам относят туберкулезные или сифилитические опухолеподобные грануляции в мочевом пузыре, туберкулезные и простые язвы мочевого пузыря, эндометриоз мочевого пузыря, хронический геморрагический цистит, гранулематозный цистит, узелковый периартериит мочевого пузыря.
Цистоскопическая картина припрорастающих в пузырь опухолях матки и придатков, предстательной железы, прямой кишки практически не отличается от таковой при первичном раке мочевого пузыря. Дифференциальный диагноз труден, требуется всестороннее обследование больного. При дифференцировании опухолей мочевого пузыря со всеми указанными выше заболеваниями наибольшее значение имеет биопсия.
У детей дифференциальная диагностика должна проводиться прежде всего с хроническим циститом, особенно у девочек. Трудности для диагностики представляют случаи сочетания опухоли с хроническим циститом. У этих детей необходимо предварительно провести противовоспалительную терапию, направленную на ликвидацию цистита и при повторной смотровой цистоскопии в условиях уменьшения воспалительного процесса удается достаточно точно установить или отвергнуть данный диагноз.
Т0 Первичная опухоль не определяется
Та Неинвазивная папиллярная карцинома
Тis Преинвазивная карцинома (Carcinoma in situ) ("плоская опухоль")
Т1 Опухоль распространяется на субэпителиальную соединительную ткань
Т2 Опухоль распространяется на мышцы
Т2а Опухоль распространяется на поверхностную мышцу (внутренняя половина)
Т2b Опухоль распространяется на глубокую мышцу (наружная половина)
Т3 Опухоль распространяется на околопузырные ткани
Т3а Микроскопическая
Т3b Макроскопическая (экстрапузырная масса)
Т4 Опухоль распространяется на любую из следующих структур: предстательную железу, матку, влагалище, стенку таза, брюшную стенку
Т4а Опухоль распространяется на предстательную железу или матку, или влагалище
Т4b Опухоль распространяется на стенку таза или брюшную стенку
N0 Нет признаков поражения метастазами регионарных лимфатических узлов
N1 Имеются метастазы в одном или нескольких лимфатических узлах до 2 см в наибольшем измерении
N2 Имеются метастазы в одном или нескольких лимфатических узлах до 5 см в наибольшем измерении
N3 Имеются метастазы в лимфатических узлах более 5 см в наибольшем измерении
М0 Нет признаков отдаленных метастазов
М1 Имеются отдаленные метастазы
GX Степень дифференцировки не может быть установлена
G1 Высокая степень дифференцировки
G2 Средняя степень дифференцировки
G3 Низкая степень дифференцировки или недифференцированные опухоли
Гематурия — более ранний признак, чем дизурия, так как кровотечение может возникнуть вследствие травматизации ворсин неинфильтрирующей опухоли (папилломы) при сокращении мочевого пузыря.
При опухолях мочевого пузыря гематурия бывает тотальной, если опухоль кровоточит постоянно, или терминальной, если кровотечение возникает только при сокращении мочевого пузыря. Реже наблюдается микроскопическая гематурия (эритроцитурия). Длительность и частота кровотечения при опухолях мочевого пузыря колеблются в широких пределах. Иногда гематурия бывает кратковременной, повторяется с многомесячными и даже многолетними интервалами. В ряде случаев она длится несколько дней и даже несколько недель подряд и повторяется часто. При запущенных распадающихся опухолях мочевого пузыря гематурия обычно имеет постоянный характер.
Интенсивность макрогематурии бывает различной: от едва заметной розовой окраски до насыщенного красного или алого цвета мочи с наличием в ней кровяных сгустков разной величины и формы. В отдельных случаях интенсивность кровотечения из опухоли мочевого пузыря настолько велика, что пузырь заполняется большим количеством сгустков, затрудняющих мочеиспускание или даже вызывающих острую пблную задержку его (тампонада мочевого пузыря сгустками крови). Помимо гематурии, могут отмечаться и другие патологические изменения мочи.
Затрудненный отток мочи из мочевого пузыря и верхних мочевых путей, распад опухоли и изъязвление пузырной стенки способствуют присоединению инфекции и возникновению цистита и пиелонефрита. При этом моча становится гнойной. При распадающихся опухолях пузыря гнойная моча приобретает щелочную реакцию, зловонный аммиачный запах, в осадке появляются соли — фосфаты. Мочеиспускание при инфильтрирующем росте опухоли болезненное, особенно к концу акта, учащенное, с императивными позывами. Иногда инфильтрирующие опухоли мочевого пузыря сопровождаются болями постоянного характера, не связанными с мочеиспусканием или усиливающимися при нем. Иррадиация болей в промежность, половые органы, крестец, ягодичную область, бедро свидетельствует о прорастании нервных узлов или ветвей.
Инвазия опухоли мочевого пузыря в близлежащие ткани и их последующий некроз могут привести к образованию пузырно-влагалищных или пузырно-прямокишечных свищей с соответствующей клинической симптоматикой.
Инфильтрующий рост опухоли может вызвать сдавление устья мочеточника, сопровождающееся болями в области почки, развитием гидроуретеронефроза и пиелонефрита. При сдавлении устьев обоих мочеточников к этим явлениям присоединяются признаки почечной недостаточности вплоть до развития уремии.
Клиническая симптоматика опухолей мочевого пузыря у детей прежде всего определяется ее локализацией и особенностями распространения. В отличие от взрослых больных с опухолью мочевого пуузыря у детей ранним и ведущим симптомом является расстройство мочеиспукания; учащение и болезненность или затруднение микции, императивные позывы. При расположении опухоли на длинной ножке в области мочепузырного треугольника наблюдается «закладывание» струи мочи. Гематурия обнаруживается редко — она появляется внезапно и при отсутствии болей. Боли в поясничной области возникают при локализации опухоли в районе расположения устья мочеточников.
Диагностика рака мочевого пузыря
В определении величины опухоли и ее взаимоотношения с окружающими тканями важное значение имеет бимануальная пальпация области мочевого пузыря. Ее производят одной рукой через переднюю стенку живота над лобком, а другой через прямую кишку у мужчин или влагалище у женщин, в горизонтальном положении больного при опорожненном мочевом пузыре и полном расслаблении мышц, которого достигают с помощью наркоза. При такой пальпации можно определить плотный инфильтрат в области мочевого пузыря, распространение его в ткани малого таза, прямую кишку, предстательную железу, влагалище, матку, кости таза.
Цитологическое исследование осадка мочи играет существенную роль в диагностике опухолей мочевого пузыря. Патогномоничным признаком опухоли мочевого пузыря является присутствие в осадке ее одиночных опухолевых клеток или их комплексов. Признаками рака являются:


Рентгенологическое исследование позволяет получить ценные сведения для распознавания опухоли мочевого пузыря, определения ее стадии и оценки состояния верхних путей. При цистографии неинфильтрирующая опухоль мочевого пузыря дает дефект наполнения, но контуры пузыря при этом остаются неизменными и симметричными. Деформация контуров мочевого пузыря (скошенность стенки, изъеденность контуров, приподнятость шейки мочевого пузыря над лобковым симфизом) свидетельствует об инфильтрирующем росте опухоли. При прорастании опухолью паравезикальной клетчатки мочевой пузырь может быть расположен асимметрично по отношению к костям таза, будучи оттеснен опухолевым инфильтратом в ту или другую сторону.
Наиболее ценные сведения о форме, величине, количестве, расположении опухолей мочевого пузыря получают с помощью осадочной цистографии (с бария сульфатом и кислородом). Наиболее демонстративное изображение достигается при папиллярных опухолях, при которых бариевая взвесь в большом количестве оседает на многочисленных длинных ворсинах.
Экскреторная урография дает представление о наличии или отсутствии папиллярной опухоли лоханки и мочеточника, функциональной способности почек, динамике опорожнения и анатомических изменениях почечных лоханок, мочеточников и мочевого пузыря. На поздней нисходящей цистограмме может быть виден дефект наполнения, обусловленный опухолью мочевого пузыря.
При сдавлении интрамурального отдела мочеточника опухолевым инфильтратом с помощью экскреторной урографии определяют снижение функции почек и задержку эвакуации мочи из чашечнолоханочной системы и мочеточника.
Тазовая венография выявляет признаки инвазии опухоли мочевого пузыря в околопузырную клетчатку: одностороннее заполнение тазовых вен, избыточное развитие мелкой венозной сети, смещение сосудистых коллекторов в латеральную сторону, деформацию париетальных вен таза, полулунные дефекты наполнения в них.
Лимфангиоаденография позволяет обнаружить метастазы в паховых, подвздошных, парааортальных и паракавальных лимфатических узлах в виде увеличения размеров узлов, дефектов наполнения или неравномерного скопления в них рентгеноконтрастного вещества. При полном нарушении проходимости лимфатических путей и узлов на том или ином уровне они совершенно не заполняются. Подобная блокада лимфотока может быть выявлена с помощью радиоизотопного лимфосканирования или лимфосцинтиграфии.
Все указанные выше признаки поражения лимфатических узлов, выявляемые при лимфографии, могут быть также обусловлены липоматозными и фиброзно-склеротическими изменениями, которые рентгенологически невозможно отдифференцировать от метастатических. В связи с этим лимфография не является абсолютно достоверным методом определения метастатического поражения лимфатического аппарата.
В настоящее время стали шире применять трансабдоминальную и эндовезикальную эхографию (ультразвуковое сканирование) мочевого пузыря для определения степени инфильтрации опухолью его стенки. Ультразвуковое сканирование мочевого пузыря можно проводить только при наполненном мочевом пузыре. На двухмерных эхограммах получают сагиттальный и горизонтальный срезы мочевого пузыря. По ультразвуковым картинам можно различать три варианта опухолей мочевого пузыря: 1) опухоль, занимающая слизистый и подслизистый слой; ультразвуковая картина стенки пузыря ровная, без утолщений; 2) опухоль, инфильтрирующая мышечный слой пузырной стенки; 3) опухоль, распространяющаяся за пределы пузырной стенки.
Дифференциальная диагностика
В ряде случаев необходима дифференциальная диагностика опухолей мочевого пузыря с патологическими процессами, которые при цистоскопии имеют большое сходство с опухолью, а порой и вовсе не отличимы от нее. К таким процессам относят туберкулезные или сифилитические опухолеподобные грануляции в мочевом пузыре, туберкулезные и простые язвы мочевого пузыря, эндометриоз мочевого пузыря, хронический геморрагический цистит, гранулематозный цистит, узелковый периартериит мочевого пузыря.
Цистоскопическая картина припрорастающих в пузырь опухолях матки и придатков, предстательной железы, прямой кишки практически не отличается от таковой при первичном раке мочевого пузыря. Дифференциальный диагноз труден, требуется всестороннее обследование больного. При дифференцировании опухолей мочевого пузыря со всеми указанными выше заболеваниями наибольшее значение имеет биопсия.
У детей дифференциальная диагностика должна проводиться прежде всего с хроническим циститом, особенно у девочек. Трудности для диагностики представляют случаи сочетания опухоли с хроническим циститом. У этих детей необходимо предварительно провести противовоспалительную терапию, направленную на ликвидацию цистита и при повторной смотровой цистоскопии в условиях уменьшения воспалительного процесса удается достаточно точно установить или отвергнуть данный диагноз.
Форма входа |
|---|
Статистика |
|---|

