Острый простатит
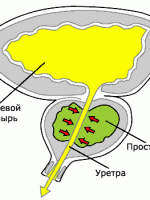
Формы острого простатита
Острая форма простатита изучена более детально, чем хронический простатит. Это связано, в первую очередь, с тем, что острые формы заболевания, как правило, сопутствуют другим инфекционным поражениям, возникающим в организме больного.
В настоящее время принято при острых простатитах различать следующие формы: катаральный, фолликулярный, паренхиматозный и абсцедирующий простатиты (абсцесс предстательной железы).
Катаральный простатит характеризуется наличием воспалительного процесса в слизистой и подслизистой оболочках выводных протоков железистых долек предстательной железы. В тех случаях, когда воспалительный процесс прогрессирует, отек стенок выводных протоков приводит к застою слизисто-гнойного содержимого в фолликулах железы. В результате этого инфекция проникает в ткань долек, вызывая в них нагноение. Развивается фолликулярный простатит. Если с гнойно-воспалительным процессом имеется множественное поражение долек, то говорят опаренхиматозном простатите. Когда же несколько мелких гнойников сливаются в один крупный, возникает абсцесс предстательной железы. Абсцесс может самостоятельно вскрыться в прямую кишку, мочевой пузырь, на промежность. Однако чаще всего он вскрывается в мочеиспускательный канал.
Клинические характеристики острого простатита
Клиническая картина острого простатита весьма разнообразна и зависит от его формы.
Катаральный простатит нередко возникает на фоне уже имеющегося уретрита. Он может явиться осложнением и общих инфекций (грипп, ангина и др.). В этих случаях на фоне имеющегося заболевания симптомы простатита могут оказаться выраженными неявно. Больные отмечают учащенное мочеиспускание, особенно в ночное время, в это время возникают болезненные ощущения. Однако иногда болевые ощущения отсутствуют. Помимо этого больной ощущает тяжесть в промежности, особенно, когда больной сидит. Дизурия имеет незначительный характер, проявляется не постоянно. Температура тела обычно нормальная или слегка повышена. При пальпационном осмотре предстательная железа несколько увеличена или не изменена, слегка болезненна. В секрете предстательной железы содержится большое количество лейкоцитов, слизисто-гнойных нитей, достаточное количество лецитиновых зерен. Состав мочи, как правило, не изменяется, однако эпизодически могут появляться лейкоциты в связи с опорожнением выводных протоков желез-ацинусов. Массаж предстательной железы в силу болезненности бывает невозможен. Поэтому исследование мочи следует производить после ректального исследования железы, а также во время акта дефекации, при котором имеется возможности выделения гнойных пробок из выводных протоков железок предстательной железы. При благоприятном течении болезни через 7-10 дней постепенно наступает улучшение и излечение.
В случаях неблагоприятного течения катаральный простатит переходит в фолликулярный.
Клиническое проявление заболевания при этой форме более выраженное. Больные обычно жалуются на тупые, ноющие боли в промежности с иррадиацией в головку полового члена и задний проход, крестец, на учащенное, затрудненное и болезненное мочеиспускание. В отдельных случаях возможна острая задержка мочи. Наблюдаются боли при дефекации. Температура тела повышается до 38°С и выше. Предстательная железа увеличена в размерах, напряжена, уплотнена, чаще асимметрична, резко болезненна при пальпации. Болезненность в отдельных участках может быть больше выражена. В моче, полученной непосредственно после пальпации железы, как правило, имеется большое количество гнойных нитей, быстро оседающих на дно сосуда, лейкоциты. Получение секрета предстательной железы (массаж железы) противопоказано. Прогноз при фолликулярном простатите может быть благоприятным при условии своевременно начатого и энергичного лечения. Однако возможен переход и в следующую стадию болезни - паренхиматозную. При этой форме воспалительный процесс носит гнойный характер и распространяется диффузно почти на все дольки железы.
При паренхиматозном простатите гнойный секрет железок лишь в отдельных случаях может опорожниться в заднюю уретру. Это лучший вариант. Чаще этого не происходит, так как эпителий выводных протоков набухает, просвет их закупоривается гноем и слизью. При этом воспалительный процесс распространяется в, подслизистую оболочку. Отток секрета из железы нарушается. Клиническая картина паренхиматозного простатита проявляется бурно и носит резко выраженный характер. Температура тела на высоких цифрах (39°С и выше), озноб, общая слабость, разбитость, Жажда, потеря аппетита, интенсивные боли при мочеиспускании и дефекации, резко учащенное и затрудненное мочеиспускание. Дизурия выражена и быстро нарастает. Возможна острая задержка мочи. Предстательная железа увеличена в размерах, с нечеткими контурами, пальпация ее резко болезненна. Абсолютно противопоказан массаж железы. Поражение при паренхиматозном простатите редко ограничивается только паренхимой железы. Как правило, процесс распространяется на интерстициальную ткань. Воспалительный процесс может распространиться на капсулу железы, параректальную и даже предпузырную клетчатку. В тех случаях, когда заболевание явилось следующей стадией предшествующего фолликулярного простатита, наступает заметное ухудшение течения заболевания. Боль может быть очень сильной. Иногда больные находят облегчение в положении на спине с приведенными к животу бедрами. Отмечается задержка стула, газов. Если воспаление переходит на околопузырную клетчатку, возникают мучительные тенезмы.
Боль может локализоваться в прямой кишке, носить пульсирующий характер. Больные ощущают наличие инородного тела в прямой кишке. Дефекация бывает резко болезненной. Поскольку значительно увеличенная предстательная железа глубоко вдается в просвет прямой кишки, наступают запоры, резкие боли в животе. В прямой кишке возможно развитие реактивного воспаления, появляются слизистые выделения из заднего прохода. Промежность в таких случаях пальпаторно резко болезненна, ввести палец в прямую кишку часто не удается из-за резкой болезненности. Это бывает особенно выражено при распространении процесса на параректальную клетчатку. В анализах крови высокий лейкоцитоз, сдвиг лейкоцитарной формулы влево. Анализы мочи могут быть от нормальных до резко измененных. Временами моча становится мутной. Заболевание нередко принимает септический характер. В таких случаях следует производить неоднократные бактериологические посевы крови на гемокультуру. Показаны и повторные посевы мочи на флору и чувствительность к антибиотикам.
Исходами острого гнойного паренхиматозного простатита могут быть разрешение, абсцедированuе и переход в хроническую форму. Если лечение правильное, энергичное и длительное, возможно выздоровление, но при этом следует иметь в виду неизбежность потери паренхиматозной ткани железы с частичной облитерацией выводных протоков, сохранением условий для рецидива заболевания.
Абсцесс предстательной железы является формой острого простатита. Причиной образования абсцесса предстательной железы в этих случаях является гнойное расплавление фолликул предстательной железы при остром фолликулярном и паренхиматозном простатите. Не обязательно, чтобы абсцессу предстательной железы предшествовали другие стадии, он может явиться осложнением острого простатита. Проникновение инфекции возможно во время септикопиемии при флегмонах, фурункулах, гидраденитах и других гнойных заболеваниях. Абсцесс предстательной железы протекает с клинической картиной острого септического воспаления. В тех случаях, когда он идиопатический, в начале заболевания преобладают септикопиемические симптомы. В этих случаях наблюдаются высокая температура, потрясающие ознобы с проливными потами, пульсирующие сильные боли в промежности, довольно частая острая задержка мочи, резкая болезненность при мочеиспускании и дефекации, слабость, адинамия, тахикардия и другие симптомы интоксикации. Общее состояние больных тяжелое. В анамнезе есть указание на гнойный очаг (пиодермия, фурункулез, гидроаденит, тонзиллит, аднексит и др.). К этому времени, как правило, эти гнойные очаги уже бывают в стадии обратного развития. При абсцессах предстательной железы, являющихся осложнением простатита, на фоне уже имеющихся симптомов отмечается усиление боли в промежности, нарастает лихорадка, ухудшается общее состояние, усиливаются дизурические явления вплоть до задержки мочи и газов, боли в животе, симптомы общей интоксикации. Клиническое проявление заболевания зависит от его стадии. В период активного формирования абсцесса особенно резко вырисовываются все симптомы - резкие боли в промежности, иррадиация их в крестец, внутреннюю поверхность бедер, прямую кишку, высокая температура, ознобы и т. д. При ректальном исследовании предстательной железы в это время отмечается крайняя болезненность ее, контуры нечеткие, определяются неравномерное увеличение железы, участки размягчения и флюктуации. При исследовании следует обращать внимание также на асимметрию увеличенной и болезненной железы, что может указывать на наличие гнойного очага, на симптом баллотирования при надавливании на одну из боковых долей предстательной железы. Это может быть при глубоколежащей отграниченной полости. Иногда пальцем определяется пульсация железы, передаваемая с тазовых сосудов через долю железы. Этот симптом в литературе называют «ректальным пульсом Гюйона».
В крови больных абсцессом предстательной железы выявляются лейкоцитоз, сдвиг формулы влево, увеличение СОЭ. Следует иметь в виду, что СОЭ может оставаться увеличенной значительное время даже при обратном развитии процесса. Изменения в моче появляются при опорожнении гнойника в уретру или в мочевой пузырь. При самопроизвольном вскрытии абсцесса в мочеиспускательный канал или прямую кишку наблюдается обильное выделение гноя с мочой или калом. Вслед за этим стихают боли и нормализуется температура, общее состояние улучшается, предстательная железа уменьшается в размерах, на месте абсцесса выявляется западение. Однако так бывает далеко не всегда. Если больному не оказана своевременная помощь, прогноз абсцесса предстательной железы неблагоприятен. Гнойник может прорваться в парапростатическую клетчатку, ретциево пространство, к прямой кишке, распространиться по семявыносящим протокам в паховые каналы.
Диагностика острого простатита
Симптоматика острого простатита представляет довольно четкую картину острого септического процесса, дизурии и инфравезикальной обструкции. Почти все острые простатиты вызываются бактериальной инфекцией.
Поскольку массаж предстательной железы в данном случае противопоказан, микробиологический диагноз - ставят по данным уретральной и пузырной порций мочи. Наличие более 10 лейкоцитов в поле зрения и микробного числа > 104 КОЕ/мл в уретральной и пузырной порциях мочи позволяет определить патологию или обострение хронического простатита. Диагностика острого простатита основывается на данных анамнеза и жалобах больного (боли в промежности, прямой кишке, болезненное и затрудненное мочеиспускание, слизисто-гнойные выделения из уретры, повышение температуры тела, озноб и др.).
Пальцевое исследование предстательной железы выявляет ее увеличение, пастозность, болезненность. Исследование предстательной железы следует проводить очень осторожно, не допуская грубых манипуляций, нажима, и массажа железы. В тех случаях, когда получают секрет железы, обнаруживают в нем большое количество лейкоцитов и уменьшение числа лецитиновых зерен. Ведущим критерием в оценке секрета предстательной железы является соотношение числа лейкоцитов и лецитиновых зерен. У здоровых лиц число лейкоцитов не превышает 8-10 в поле зрения, в то время как лецитиновых зерен достаточно много. При наличии воспалительного процесса число лейкоцитов возрастает, а лецитиновых зерен уменьшается или они даже полностью исчезают. Однако как наличие, так и отсутствие лейкоцитов еще не означает, что имеется простатит. Наличие их может быть и при заболевании уретры и семенных пузырьков. Отсутствие же лейкоцитов может иметь место и при явном простатите, когда имеются очаговость воспаления и облитерирование части выводных протоков. Острый простатит необходимо дифференцировать от острого цистита. Учитывая, что в симптоматике того и другого заболевания много общего, сделать это бывает не всегда просто. При остром цистите лейкоцитурия отмечается во всех трех порциях мочи, тогда как при остром простатите она более выражена в третьей порции мочи и усиливается после пальпации железы. При остром простатите довольно часто бывают выраженные симптомы гнойной интоксикации, чего не бывает при остром цистите. Наконец, при остром простатите довольно характерная картина изменения предстательной железы при ректальном исследовании. При цистите изменения ее не бывает, а если и бывает, то чаще в пожилом возрасте и связано с заболеваниями железы (аденома, рак).
Диагностика основывается на жалобах, изучении анамнеза, клинической картине, данных ректального пальцевого исследования предстательной железы, осмотра и исследования мочи в двух порциях, исследования крови. К указанным выше диагностическим мероприятиям прибавляют посев и антибиотикограммы мочи.
Лечение острых форм воспаления предстательной железы
Лечение острых воспалительных заболеваний предстательной железы должно быть этиологическим и патогенетическим.
Этиологическое лечение заключается в назначении антибактериальных средств в зависимости от выделенной патогенной бактериальной флоры и чувствительности ее к применяемым препаратам. Однако получить секрет предстательной железы, в силу специфики острой формы заболевания, чаще всего не удается, а следовательно, состав микрофлоры и ее чувствительность нередко при острых простатитах бывают неизвестны. Поэтому назначают антибиотики широкого спектра действия. Широко применяются сульфаниламидные препараты. Для уменьшения болей и болезненных позывов на мочеиспускание назначают анальгин 50 %-ный раствор 3 мл внутримышечно или 2 %-ный раствор промедола 1 мл. Хороший обезболивающий эффект дают ректально вводимые свечи с белладонной, анестезином, промедолом или пантопоном. С этой же целью применяют тепловые процедуры в виде согревающего компресса на промежность, грелки, горячие сидячие ванны с температурой воды 38-40°С, горячие микроклизмы (50 мл воды температурой 39-40°С с добавлением 1 г антипирина или пирамидона). Тепловые микроклизмы можно применять с 0,25 %-ным раствором новокаина, с ромашкой или шалфеем. Современная терапевтическая практика в области медикаментозного лечения урологических заболеваний установила высокую эффективность ректального введения ряда лекарственных препаратов, при этом не исключается проведение физиотерапевтических процедур типа ректального электрофореза. Антибактериальную терапию целесообразно начинать в зависимости от особенностей избирательного действия некоторых препаратов на предстательную железу с последующим изменением при положительном результате бактериологического посева. При фолликулярных и паренхиматозных простатитах показаны антибактериальные препараты в больших дозах и комбинированно по 10-12 дней со сменой их до получения клинического эффекта. В последующем рекомендуется наблюдение и лечение у уролога. Целью этого лечения является недопущение повторных проявлений заболевания на протяжении возможно более длительного периода.
Для регулярного опорожнения кишечника назначают слабительные средства. Применение физиотерапевтических методов лечения в острой стадии ограничено. Для уменьшения воспаления назначают УВЧ-терапию и микроволновую СВЧ-терапию. При развитии острой задержки мочи следует отдать предпочтение капиллярной пункции мочевого пузыря. Катетеризация опасна, болезненна и часто безуспешна, поэтому к ней при острых простатитах прибегать не следует.
Всем больным острым простатитом необходимы постельный режим, щадящая диета с исключением острой, раздражающей пищи. А также щадящие безалкогольные напитки, приготовленные на основе умягченной воды.
К патогенетическому лечению относят лечебные мероприятия, направленные на ликвидацию внеуриногенных очагов инфекции (тонзиллит, кариозные зубы, заболевания придаточных пазух носа, пиодермия и др.), воспалительных заболеваний в уретре (уретриты стриктуры мочеиспускательного канала), а также заболеваний соседних органон таза (проктит, ректальные свищи, геморрой).
При абсцессе предстательной железы показано оперативное лечение. Большинство авторов рекомендуют промежностный доступ для вскрытия абсцесса с последующим дренированием его полости. Возможен и ректальный доступ. Однако ректальный доступ нередко приводит к образованию ректально-простатических свищей, что кроме всего прочего способствует рецидивам простатита. Ведущими специалистами в области пропедевтики внутренних болезней рекомендовано предварительно путем пункции толстой иглой в участке наибольшего размягчения предстательной железы убедиться в действительном наличии гнойника в ней. В отдельных случаях прибегают к наложению надлобкового мочепузырного свища. Медицинская помощь при острой форме простатита оказывается, как правило, в два этапа.
На первом этапе интенсивного терапевтического воздействия вводят антибиотики широкого поля действия, обезболивающие. При острой задержке мочи - капиллярная пункция мочевого пузыря, срочная госпитализация. На втором этапе интенсивного лечения проводят антибактериальную терапию, с учетом результатов посева мочи. Применяют горячие микроклизмы, назначают дезинтоксионную и общеукрепляющую терапию. При острой задержке мочи, как правило, следует производить капиллярную пункцию мочевого пузыря. При нарушении акта дефекации применяют слабительные. При абсцессе предстательной железы производят его вскрытие и дренирование.
В специализированных отделениях проводится весь арсенал лечебных мероприятий по лечению всех форм острого простатита, а также мероприятий, направленных на устранение причин возникновения абсцесса предстательной железы.
Прогноз при остром простатите, как правило, благоприятный, однако в запущенных случаях, при позднем начале антибактериальной терапии, недостаточно энергичном и особенно неполноценном лечении возможен переход процесса в хронический.
Форма входа |
|---|
Статистика |
|---|

